QUE SALVA VIDAS
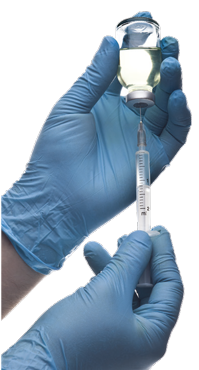
La vacuna contra la covid-19 representa la esperanza de retomar en alguna medida la vida que teníamos antes de la pandemia. Para frenar la dispersión del virus causante de tal enfermedad se recomendaron distintas acciones; sin embargo, el método que mejor podría detener o disminuir el número de casos graves y de muertes es la vacunación. Ante lo novedoso del virus y la rapidez con que surgieron estas inmunizaciones, muchas preguntas e inquietudes se generaron. En este texto, repasamos la historia de las vacunas, ahondamos en la seguridad que existe en los métodos de su producción y nos enfocamos en una de ellas: la CanSino.
Desde que inició la vacunación contra la covid-19 en nuestro país, algunas preguntas se han vuelto obligatorias cuando hablamos con algún familiar o amigo: ¿te vas a vacunar?, ¿cuándo te toca la vacuna?, ¿sabes de cuál te van a poner? Luego, una vez que nos vacunaron, surgen nuevas interrogantes: ¿cómo te sentiste?, ¿tuviste alguna reacción?, ¿fue de una sola dosis o cuándo te ponen la segunda? Estas interrogantes son producto de que estamos viviendo un momento histórico para la salud y la ciencia mundial.
Aunque los esquemas de vacunación en nuestro país están muy bien establecidos, al grado de que México cuenta con una de las cartillas de vacunación más completas de América Latina, en esta ocasión nos enfrentamos a distintos temores como sociedad. Entre los más comunes se encuentran: por qué salió tan rápido la vacuna, por qué hay varios tipos de vacunas, quién las está produciendo, etcétera. Incluso existen preguntas que nunca nos habíamos hecho: por ejemplo, cuando nos vacunamos contra la influenza o llevamos a nuestros hijos a inmunizarlos contra la polio, la hepatitis o alguna otra enfermedad, lo hacemos porque sabemos que una vacuna salva vidas y no preguntamos más, pero ahora sí mostramos interés en saber qué laboratorio elaboró la vacuna contra la covid-19.
El mundo vive inmerso en una pandemia desde hace año y medio, y así como las redes sociales han sido una vía para la circulación vertiginosa de información, también lo han sido para la propagación de las llamadas fake news, es decir, noticias falsas que generan desinformación y temor en la gente. En este escenario, lo mejor es buscar información en fuentes confiables y conocer el origen de la vacunación que, junto con el agua potable, es considerada una de las dos acciones de salud pública que más han beneficiado a la humanidad.
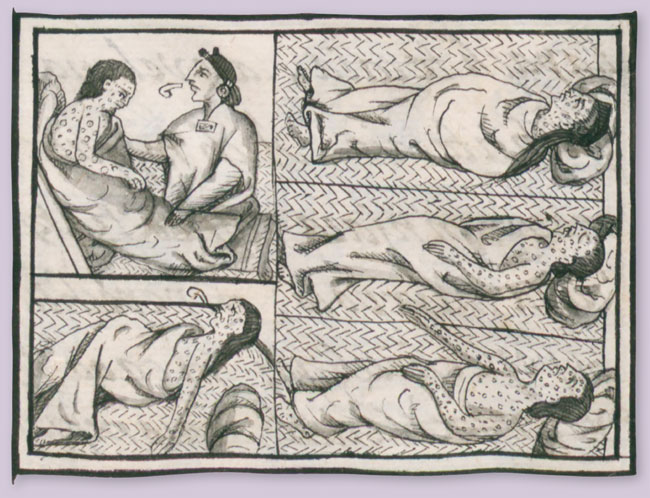
La primera enfermedad que fue tratada con una vacuna fue la viruela, que arribó a la Nueva España con los viajes de conquista y causó miles de muertes de indígenas
La primera enfermedad tratada con una vacuna fue la viruela y es la única que hasta el momento ha sido erradicada en todo el mundo. Se cree que este padecimiento apareció hacia el año 10 000 a. C. Los registros históricos la ubican primero en África, luego en países como la India, China y en algunas otras regiones asiáticas; posteriormente llegó a Europa y, con los viajes de conquista a lo que en ese momento se conocía como Nueva España, este padecimiento arribó finalmente a América, donde causó miles de muertes de indígenas.
La vacuna que entonces utilizó Edward Jenner, considerado el padre de la vacunación, surgió de un método empírico, en donde la observación, la experiencia y la práctica –como ocurre con mucha frecuencia en la ciencia– permitieron que la salud tomara un rumbo distinto. Lo que Jenner observó es que las mujeres que ordeñaban vacas no contraían la viruela humana, pues ya habían estado expuestas a la viruela vacuna (vaccina). A partir de ello, decidió probar un método que consistió en extraer pus de la pústula del brazo de una ordeñadora infectada con la vaccina e inocular a un niño de 8 años, a quien un tiempo después expuso a la viruela humana y no contrajo la enfermedad. Era el año de 1796: acababa de surgir la vacunación en el mundo (Góngora, 1996).
Aunque Jenner apoyaba este procedimiento y trató de divulgarlo y promoverlo, se encontró con distintos grupos médicos y científicos que no apoyaban su método; incluso los medios de la época se burlaban de esta técnica reproduciendo imágenes de personas que tenían cuernos por supuestamente haber recibido la vacuna.
Casi un siglo después Louis Pasteur descubrió en su laboratorio que las cepas debilitadas de la bacteria causante del cólera aviar servían para que los animales adquirieran inmunidad contra ella. El descubrimiento de este método de atenuación sentó las bases para producir vacunas en un laboratorio. Así, el conocimiento científico escaló de tal modo que la generación de estas inmunizaciones contribuyó a que muchas más personas en el mundo tuvieran acceso a ellas.
|
Representación |

|
Nuestro país también posee una larga tradición en cuanto a vacunación se refiere. El antecedente más antiguo que se tiene de este proceso se da con la Expedición de Balmis en 1804, la cual buscó vacunar a la población de la Nueva España contra la viruela, enfermedad que causaba graves estragos en la población.
En 1973 se creó el Programa Nacional de Inmunizaciones y se estableció como obligatoria la aplicación de cuatro vacunas: antipoliomielítica, DTP (difteria, tétanos y tos ferina), BCG (tuberculosis) y antisarampión. Para 1978 se estableció la creación de la cartilla nacional de vacunación, además de que se promovieron jornadas de vacunación en todo el país.
Varias han sido las enfermedades erradicadas en México, una de ellas es la poliomielitis, eliminada desde 1990; la viruela se erradicó en 1952, y a principios de 1990, la difteria; además, desde 1996 no se tienen registros de casos autóctonos de sarampión, sólo se sabe de algunos casos importados de otros países. Así, Claudia Hurtado Ochoterena y Norma Matías Juan (2005), en su artículo “Historia de la vacunación en México”, exponen que “la evolución de las vacunas en México ha estado a la par del propio desarrollo que en este campo ha experimentado el mundo entero, por lo que nuestro país es reconocido a nivel continental por ser pionero en avances logrados en la materia, así como por alcanzar coberturas de vacunación muy altas”.
En la actualidad, México cuenta con una de las cartillas de vacunación más completas de Latinoamérica. Sin embargo, existen múltiples retos que enfrentar en esta materia. Uno de ellos es la desinformación, ya que muchas personas no se vacunan porque les han dicho que enfermarán con sólo inmunizarse; otras más, por el temor a la aguja, o incluso porque sienten dolor con el piquete, etcétera. Existen otros retos que debe enfrentar la vacunación en nuestro país y que están más relacionados con la propia logística como, por ejemplo, la cobertura, pues hay regiones muy apartadas donde el acceso a las vacunas no siempre es el adecuado (Santillán, 2019).
Como hemos visto, la vacunación ha sido un proyecto de salud pública que se realiza desde hace más de dos siglos y que ha demostrado ser eficaz y seguro para salvar cada año a más de tres millones de personas.
De acuerdo con la Organización Mundial de la Salud (OMS), una vacuna es una sustancia que contiene microorganismos (virus o bacterias) que están muertos o debilitados. Su objetivo es que nuestro sistema inmune produzca anticuerpos que reconozcan la enfermedad, la combatan y la eliminen de nuestro organismo. Así, una vez que nos enfrentemos al virus o bacteria contra el que fuimos vacunados, la memoria de nuestro sistema inmunológico los reconoce y nos ayuda a prevenir o reducir la severidad de la enfermedad infecciosa. Algunas vacunas nos permiten estar protegidos durante años o incluso toda la vida.
Por lo tanto, además de ayudarnos a resistir estas infecciones, las vacunas también sirven para fortalecer nuestro sistema inmune. Aunado a esto, cuando nos vacunamos no sólo nos protegemos a nosotros mismos, sino también a la comunidad en la que nos desarrollamos. De ahí la importancia de que todos nos vacunemos.
| Agentes infecciosos o enfermedades prevenibles por vacunación | |
|---|---|
| Difteria | Cólera |
| Fiebre amarilla | Dengue |
| Influenza | Malaria |
| Hepatitis | Varicela |
| Neumococo | Tifoidea |
| Polio | Tuberculosis |
| Rotavirus | Rabia |
| Rubéola | Meningitis meningocócica |
| Sarampión | Paperas |
| Tétanos | Encefalitis transmitida por garrapatas |
| Tos Ferina | Encefalitis japonesa |
| Virus del papiloma humano | Covid-19 |
Fuente: OMS.
A inicios de los años cincuenta del siglo pasado se buscó la manera de sistematizar la evaluación de las vacunas. Poco a poco se fueron incorporando aspectos que analizaban el desarrollo, experimentación y cuestiones éticas involucradas en su producción.
Luego de la Segunda Guerra Mundial, se conformaron normas más estrictas que exigían que hubiera mayor información sobre la investigación farmacológica y toxicológica en animales antes de que un producto fuera probado en seres humanos. Además, se establecieron tres fases en la investigación clínica y se insistió en realizar pruebas de eficacia y seguridad (Romero et al., 2013, p. 330).
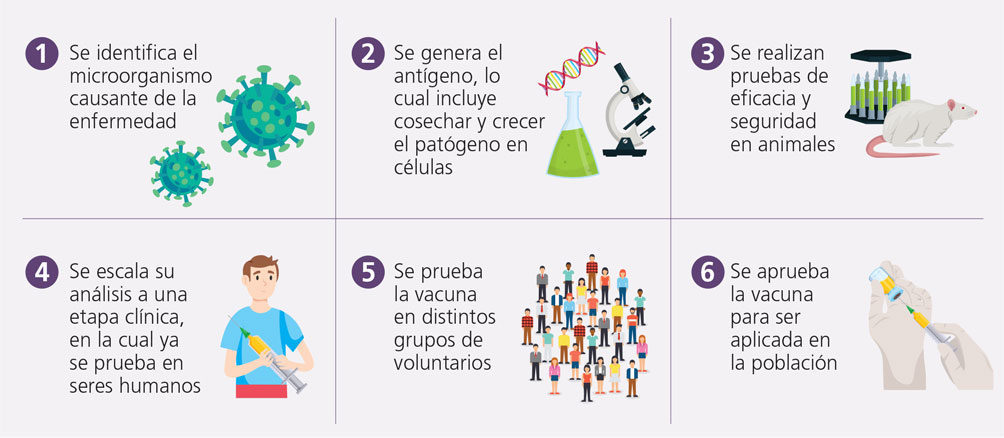
Cada una de las vacunas que salen al mercado fueron previamente sometidas a pruebas muy rigurosas, desde su desarrollo preclínico, es decir, en el laboratorio. En ese momento los científicos deben identificar primero si es un virus, una bacteria o algún otro microorganismo el causante de una enfermedad. También identifican los genes, las proteínas, los lípidos, etcétera, que lo integran, así como los componentes que pueden servir para promover una respuesta inmunitaria protectora.
Asimismo, se genera el antígeno (cuya función provoca una respuesta inmune), lo cual incluye cosechar y crecer el patógeno en células. Posteriormente, se busca extraer la cepa debilitada del virus o bacteria, se le agrega un adyuvante que le permitirá mejorar dicha respuesta, o algún conservador para protegerlo de hongos o bacterias (The College of Physicians of Philadelphia, s. f.).
Una vez que ya se tiene la vacuna, primero se analiza su funcionamiento en animales, por lo que se realizan pruebas de eficacia y seguridad; si se comprueba que funciona, se escala su análisis a una etapa clínica, en la cual ya se prueba en seres humanos.
Antes de iniciar una etapa clínica, debe cumplirse con algunos requisitos:
Obtener evidencia clara de la efectividad y seguridad de la vacuna en animales.
Lograr pruebas negativas de pirogenicidad, tumorigenicidad, mutagénesis y oncogenicidad (capacidad para producir fiebre, tumores, mutaciones o cáncer, respectivamente) en animales.
Producir la vacuna siguiendo las buenas prácticas de manufactura.
Elaborar un protocolo de investigación aprobado por los comités de ética e investigación de diferentes instituciones bajo los principios de autonomía, justicia, beneficencia y no maleficencia (Romero et al., 2013: 334-335).
Después de llevar a cabo estas acciones, se prueba la vacuna en distintos grupos de voluntarios, con el fin de identificar reacciones y comprobar que no sean adversas, así como de probar su eficacia para generar una respuesta inmune, y su seguridad.
En cada nación existen organismos responsables de la aprobación de las vacunas para su administración en la población general. En México, la Secretaría de Salud es la encargada de estas acciones. Además, las vacunas aprobadas deben contar con un registro sanitario que en nuestro país debe cumplir con lo que establece la Ley General de Salud, el Reglamento de Insumos para la Salud, la Norma Oficial Mexicana, la farmacopea, así como reglas éticas y otros tratados de investigación clínica.
Es decir, las vacunas son de los insumos médicos que cuentan con mayor regulación antes de aplicarse ampliamente en la población. Por lo general, desde que se conceptualiza, se produce, se prueba, aprueba y es suministrada a la población pasan entre 10 y 15 años, por lo que la vacuna contra la covid-19 es un hecho histórico, pues por primera vez un insumo de esta naturaleza se produjo en un año.
Desarrollo de las vacunas
La preparación de una vacuna puede basarse en métodos clásicos o en tecnología genética. Entre las primeras se encuentran las viva/atenuada e inactiva/muerta:
La viva/atenuada se genera a partir de microorganismos vivos que se inoculan en animales o cultivos celulares, los cuales después de replicarse por largos periodos de tiempo pierden su virulencia. Esto genera que no produzca síntomas clínicos en los seres humanos, pero sí una buena respuesta inmune. Una vacuna de este tipo supera en protección a los organismos muertos o inactivos.
La inactiva/muerta se produce con microorganismos tratados por calor, sustancias químicas, iones de metales, etcétera, que al convertirse en inactivos no pueden replicarse. Es posible que una vacuna de este tipo, para crear una inmunidad de largo tiempo, requiera de refuerzos.
La toxoide (toxina inactiva) se produce por la inactivación térmica o química de alguna toxina producida por las bacterias. También puede requerir refuerzos.
La subunitaria o conjugada es una vacuna que contiene fragmentos de los patógenos. Algunas vacunas de este tipo están formadas por más de una proteína purificada, encargadas de montar la respuesta protectora. Pueden ser producto de la ingeniería genética cuando se manipula el material genético del patógeno.
Las vacunas hechas con tecnología genética son más complejas y son del tipo polivalente o quimérica. Su ventaja es que a la vez combaten más de una cepa circulante de bacterias o virus. La valencia de la vacuna es mayor, si es capaz de proteger contra más de un patógeno.
Así, la biotecnología también ha sido fundamental para el desarrollo de nuevas vacunas. Esto se debe a que en la actualidad no sólo se tiene toda la secuencia del genoma humano, sino que esto brinda mayores oportunidades para conocer de forma más rápida la secuencia genómica de varios agentes patógenos, lo que abre las puertas a lograr la preparación de vacunas contra éstos. Otro factor que también ha abonado a esta comprensión ha sido el mayor conocimiento que se tiene sobre el sistema inmunitario (OPS, 2004, pp. 6-7).
Luego del confinamiento dispuesto por las autoridades sanitarias de México en marzo de 2020, empezamos a implementar acciones basadas en la sana distancia, el lavado constante de manos y el uso de cubrebocas como parte de nuestra cotidianidad. Cuando se dieron los primeros casos de covid-19 en nuestro país, aún había gente que no creía en la existencia de este virus, pero conforme fue pasando el tiempo nos enfrentamos con que personas cercanas a nuestro círculo social o familiar ya lo habían contraído. El miedo y la incertidumbre se volvieron parte de nuestra vida, pues en la televisión se reproducían escenas dramáticas de personas en largas filas para conseguir tanques de oxígeno, medicamentos o incluso un espacio en algún hospital. Además, las cifras mostraban que el número de contagios y muertes iba en un acelerado aumento.
Ante esta situación, era urgente contar con un tratamiento médico que pudiera hacer frente a esta pandemia. Así, luego de la aparición del virus SARS-CoV-2 en Wuhan, China, en diciembre de 2019, la Organización Mundial de la Salud (OMS) declaró pandemia global en marzo de 2020, y la ciencia se convirtió en la gran protagonista de este fenómeno. Desde entonces, distintas instituciones de investigación, académicas y farmacéuticas se dedicaron a estudiar este virus y a compartir el conocimiento científico generado para su consulta de forma abierta.
Gracias a la generación de este conocimiento se logró crear en un año una vacuna que combatiera esta enfermedad, con el fin de detener la pandemia y, por ende, el número de contagios y muertes en el mundo.
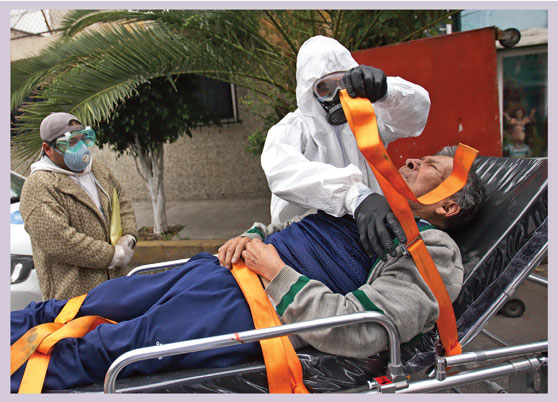
De diciembre de 2019 a mediados de junio de 2021, murieron casi cuatro millones de personas en todo el mundo por covid-19
Algunas vacunas creadas contra la covid-19 utilizan virus enteros para lograr que nuestro sistema inmune responda, y otras usan sólo partes del virus o del material genético. Así, las hay de tres tipos: de ARN mensajero, de subunidades proteicas y de vectores.
De acuerdo con la OMS, muchas vacunas experimentales son analizadas antes de que se concluya que son seguras y eficaces. Frente a esto, en promedio, sólo 7 de cada 100 vacunas que se analizan en los laboratorios y se prueban en animales de experimentación pueden considerarse lo suficientemente buenas y pasar a la fase de ensayos clínicos con seres humanos. Además, de las que llegan a ensayos clínicos, sólo una de cada cinco demuestra ser eficaz y tener utilidad. Por lo tanto, considera que se deben de desarrollar varias vacunas distintas, con lo cual se aumentarían también las posibilidades de que una o más resulten útiles y demuestren ser seguras y eficaces.
De acuerdo con la OMS, uno de los aspectos que motivaron la rápida creación y aprobación de las vacunas contra la covid-19 fue la inversión financiera por parte de gobiernos, industria y organizaciones filantrópicas. También facilitaron el proceso, el uso de nuevas tecnologías a partir del desarrollo de otras vacunas, la realización de ensayos clínicos de forma rápida en un gran número de voluntarios; la ciencia básica que se ha realizado en distintos instituciones de investigación, académicas y farmacéuticas que ha abonado al entendimiento de este virus; y la colaboración entre autoridades reguladoras, la industria y la investigación clínica.
Tipos de vacunas contra covid-19
| Tipo | Características | Nombre comercial |
|---|---|---|
|
ARN mensajero |
|
Pfizer Moderna |
|
Subunidades proteicas |
|
Coronavac |
| Vectores |
|
AstraZeneca Sputnik V CanSino |
Fuente: Elaboración propia con información de Centros para el Control y Prevención de Enfermedades (CDC, por sus siglas en inglés).
En abril de 2021, después de un año de confinamiento, el sector magisterial en México empezó a recibir la vacuna. Casi tres millones de maestros, tanto de instituciones públicas como privadas, fueron inoculados con CanSino, la cual tiene hasta este momento la indicación de administrarse en una sola dosis.
El responsable del diseño de dicha vacuna fue el Instituto de Biotecnología de Beijing y CanSino Biologics Inc. Para su producción se utiliza como vector al adenovirus-5 (Ad5) no replicante. Es decir, la vacuna CanSino contiene un virus modificado que no posee la capacidad de infectar, el cual posee material genético de la proteína Spike del SARS-CoV-2, que cuando nuestro sistema inmunológico lo identifica, genera anticuerpos y combate la infección.
Los resultados que arrojó el análisis intermedio del ensayo clínico de fase III fueron que la vacuna cuenta con una eficacia general de 68.83 por ciento para la prevención de todas las infecciones sintomáticas por covid-19, 14 días después de la vacunación, y de 65.28 por ciento 28 días después de su aplicación. Además, CanSino tiene una eficacia de 95.47 por ciento para la prevención de enfermedad grave 14 días después de la vacunación y de 90.07 por ciento, 28 días después de ser aplicada.
Es una vacuna que está indicada para personas mayores de 18 años y aún no se sabe si será necesaria la administración de una segunda dosis, como sucede con las otras que circulan en el mercado y que han sido autorizadas para combatir la covid-19. No se recomienda aplicar en personas con antecedentes de reacción alérgica grave, tipo anafilaxia y alergia a cualquier componente de la vacuna, en quienes hayan tenido covid recientemente, estén embarazadas, sean personas menores de 18 (debido a que, en los ensayos de esta vacuna, no fueron incluidas) o personas con inmunosupresión.

Algunos efectos adversos que se reportaron en los ensayos no fueron graves y se resolvieron en no más de dos días. Los más frecuentes fueron: dolor, enrojecimiento, endurecimiento, inflamación y prurito en el sitio de aplicación; y con menor frecuencia, sangrado en el sitio de inyección. Las reacciones adversas sistémicas más frecuentes fueron fiebre, mialgias, fatiga, cefalea, náuseas, diarrea, dolor articular, tos, dolor en la faringe, vómito, disminución del apetito, mareo, cambios en las mucosas y prurito; en menor frecuencia, disminución de las sensaciones, desórdenes funcionales gastrointestinales, inflamación de articulaciones, somnolencia y síncope.

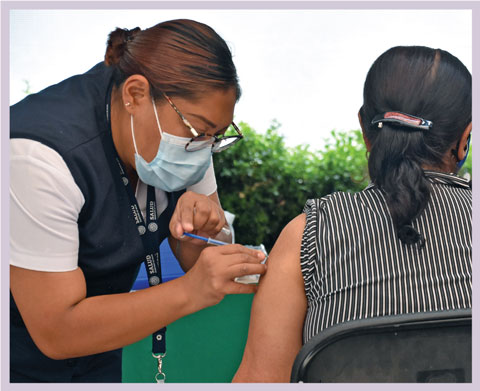
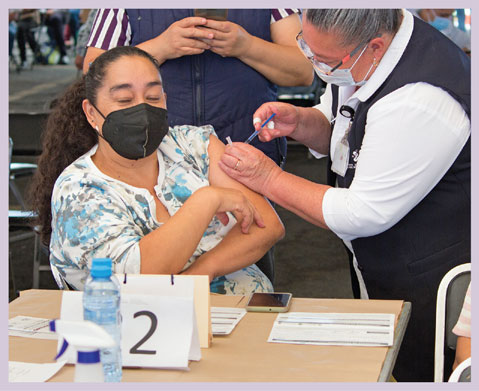
Distintas noticias que circularon por las redes sociales y los medios de comunicación dieron cuenta de las reacciones que podía producir la vacuna. También se decía que, aunque está indicada para recibir una sola dosis, era probable que se necesitara otra más y que la eficacia que tenía era menor a lo reportado, entre otros aspectos.
Frente a la serie de informaciones que surgieron luego de la aplicación de la vacuna CanSino en el sector magisterial, la empresa CanSinoBIO dio un posicionamiento en el que explicó lo siguiente:
En realidad, todas las vacunas anticovid aprobadas alrededor del mundo, no sólo CanSino, continúan en un proceso de desarrollo. Aún no hay certeza plena sobre la duración de la efectividad de ninguna de las vacunas anticovid desarrolladas y aprobadas, al día de hoy. Sin embargo, sí tenemos la certeza de que en algún momento todas y cada una tendrán que ser reforzadas. Hasta ahora no se conoce el tiempo exacto para aplicar un refuerzo. Lo estamos investigando y lo informaremos en cuanto tengamos los datos necesarios.
Como ya se ha dicho, estamos ante un hecho histórico para la medicina y la ciencia en general. El tiempo en que se han aprobado las distintas vacunas anticovid que se administran a la población mundial ha provocado muchas reacciones. Existen quienes desconfían de la seguridad de dichas vacunas y también quienes creen en su eficacia. Sin embargo, para formarse una opinión es preciso recurrir a la información corroborada, de fuentes científicas, que nos brinde certeza sobre lo que es una vacuna, de qué está hecha y cuáles son los protocolos de seguridad y eficacia que debe cumplir para su aplicación masiva en los seres humanos.
La generación de vacunas anticovid en menos de un año es un hecho que marcará un antes y un después en la historia de las vacunas en todo el mundo. Hasta ahora se siguen realizando pruebas con cada uno de los tipos que han sido aprobados por la OMS para poder administrarse en la población. Por lo tanto, sobre ninguna se tiene información concluyente. Así, sólo con el paso del tiempo se sabrá cuánto tiempo nos protegen, si será necesario recibir una dosis más, cada cuándo deberemos inmunizarnos, además de las reacciones que nuestro organismo presentará.
Debido a lo anterior, debemos confiar en la ciencia y en que, históricamente, las vacunas han demostrado ser una herramienta que salva millones de vidas cada año debido a los estrictos protocolos que existen en su fabricación. Además, debemos considerar que los mitos y cuestionamientos que en la actualidad existen en torno a los diferentes tipos de vacunas contra la covid-19 son producto de muchos factores externos a su creación, pues los protocolos que se siguen para la aprobación de una vacuna nos garantizan que ésta funciona en los seres humanos y que sus reacciones o efectos secundarios son mucho menores que el grave riesgo de contraer la enfermedad.♦
CanSinoBIO (2021). Posición de CanSinoBIO sobre el probable refuerzo de su vacuna anticovid. Comunicado de prensa.
CDC, Centro para el Control y la Prevención de Enfermedades (2021). Información para entender cómo actúan las vacunas contra el COVID-19. https://espanol.cdc.gov/coronavirus/2019-ncov/vaccines/different-vaccines/how-they-work.html?CDC_AA_refVal=https%3A%2F%2Fwww.cdc.gov%2Fcoronavirus%2F2019-ncov%2Fvaccines%2Fabout-vaccines%2Fhow-they-work.html Ir al sitio
GÓNGORA, Renán A. (1996). El bicentenario del inicio de la vacunación. Revista Biomédica, 7, pp. 241-244.
HURTADO, Claudia A., y Matías, Norma A. (2005). Historia de la vacunación en México. Revista Mexicana de Puericultura y Pediatría 13(74), pp. 47-52.
OMS, Organización Mundial de la Salud (2021). Los distintos tipos de vacunas que existen. https://www.who.int/es/news-room/feature-stories/detail/the-race-for-a-covid-19-vaccine-explained Ir al sitio
OPS, Organización Panamericana de la Salud (2004). Vacunas: prevención de enfermedades y protección de la salud. OPS. https://iris.paho.org/handle/10665.2/707 Ir al sitio
ROMERO, Raúl y otros (2013). Vacuna y vacunación. Fundamentos y manejo de las inmunizaciones. México: Editorial Médica Panamericana.
SANTILLÁN, María Luisa (2019). Vacunación, una de las medidas más efectivas de erradicar enfermedades. Ciencia UNAM. http://ciencia.unam.mx/leer/915/vacunacion-una-de-las-medidas-mas-efectivas-de-erradicar-enfermedades. Ir al sitio
SECRETARÍA de Salud, Gobierno de México (2021). Guía técnica para la aplicación de la vacuna CanSino contra el virus SARS-CoV-2. https://coronavirus.gob.mx/wp-content/uploads/2021/03/GTApp_Cansino_16Mar2021.pdf. Ir al sitio
THE COLLEGE of Physicians of Philadelphia (s. f.). The history of vaccines. https://www.historyofvaccines.org/es/content/how-vaccines-are-made Ir al sitio
Notas
Periodista y divulgadora de la ciencia. Maestrante en Periodismo Ambiental. Trabaja en el portal Ciencia UNAM de la Dirección General de Divulgación de la Ciencia de la UNAM. Dos de sus trabajos han sido reconocidos en el Taller de Periodismo Científico del Instituto Global de Comunicación y Expresión Pública y la Facultad de Medicina de la UNAM.- Imagen inicial: Shutterstock
- Foto 1: www.wdl.org
- Foto 2: www.thepaper.cn
- Foto 3: Fuente: The college of Physicians of Philadelphia.
- Foto 4: Shutterstock
- Foto 5: news.cgtn.com
- Foto 6 a 8: Shutterstock
CORREO del MAESTRO • núm. 303 • Agosto 2021